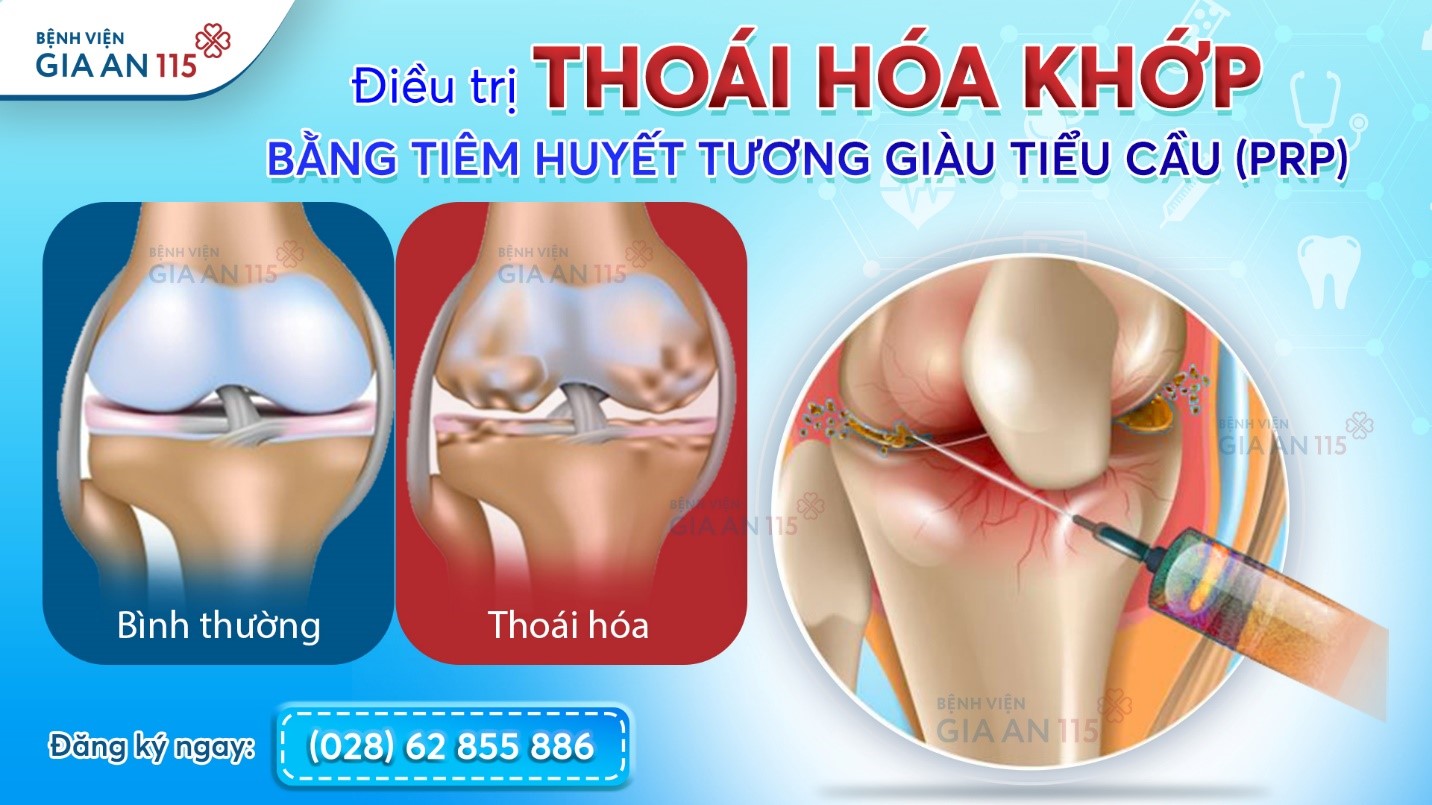
Điều trị xương khớp
-
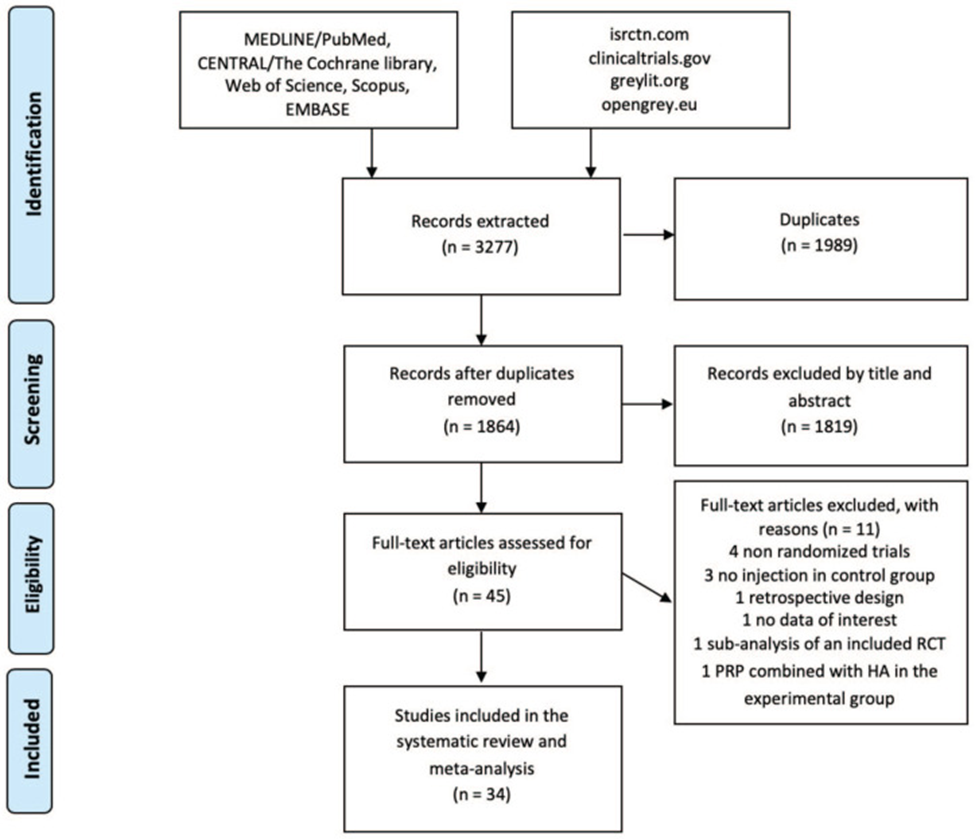
Nghiên cứu điều trị viêm khớp gối bằng liệu pháp PRP
Mục tiêu Nhằm đánh giá hiệu quả, đo lường kết quả từ bệnh nhân bị viêm khớp gối được tiêm huyết tương giàu tiểu cầu (PRP) so với được tiêm giả dược và sử dụng các phương pháp điều trị nội khớp khác. Thiết kế PubMed, Cochrane Library, Scopus, Embase, Web of Science, cũng như…
-
Nền tảng khoa học đằng sau liệu pháp huyết tương giàu tiểu cầu (PRP)
Các khớp gối khỏe mạnh sẽ cho phép bạn đi bộ, tập thể dục, nâng đồ vật, mở gói hàng và thậm chí làm việc với máy tính một cách dễ dàng. Vì vậy, không có gì ngạc nhiên khi bạn phải vật lộn với chứng viêm khớp, nó ảnh hưởng đến nhiều khía cạnh trong…
-
Huyết tương giàu tiểu cầu: Những thông tin bạn cần biết
Tưởng tượng rằng bạn có khả năng rút ngắn thời gian hồi phục của cơ thể sau chấn thương gân mãn tính (bất kỳ tình trạng chấn thương gân nào gây đau và sưng) hoặc viêm sau phẫu thuật. Với việc tiêm huyết tương giàu tiểu cầu (PRP), điều đó hoàn toàn có thể. Phương pháp điều…
-
Liệu pháp huyết tương giàu tiểu cầu – một giải pháp thay thế phẫu thuật chỉnh hình
Xuất bản ngày 29 tháng 3 năm 2023 Phoenix, AZ – Trung tâm chấn thương chỉnh hình và y học thể thao Full Circle giúp các bệnh nhân và vận động viên phục hồi nhanh hơn sau các chấn thương thể thao bằng các phương pháp điều trị tiên tiến mà không cần phẫu thuật. Trong suốt…
-
Phương pháp mới điều trị chấn thương thể thao, bảo tồn chức năng cơ xương khớp
VTV.vn – Lần đầu tiên tại Việt Nam, những tiến bộ mới trong điều trị chấn thương thể thao đã được triển khai, giúp bệnh nhân nhanh chóng hồi phục và bảo toàn chức năng vận động. Chấn thương hệ thống cơ, xương, khớp và các mô liên quan như sụn, dây chằng có thể gặp…
-
Cập nhật kỹ thuật mới trong điều trị cơ xương khớp
12/12/2019 08:00 GMT+7 Thoái hóa khớp là một vấn đề được quan tâm sâu sắc của ngành y hiện nay do tính phổ biến và hậu quả của bệnh đối với bệnh nhân, xã hội và nền kinh tế. Riêng tại Việt Nam, theo thống kê chưa đầy đủ của Tổ chức Y tế thế…
-
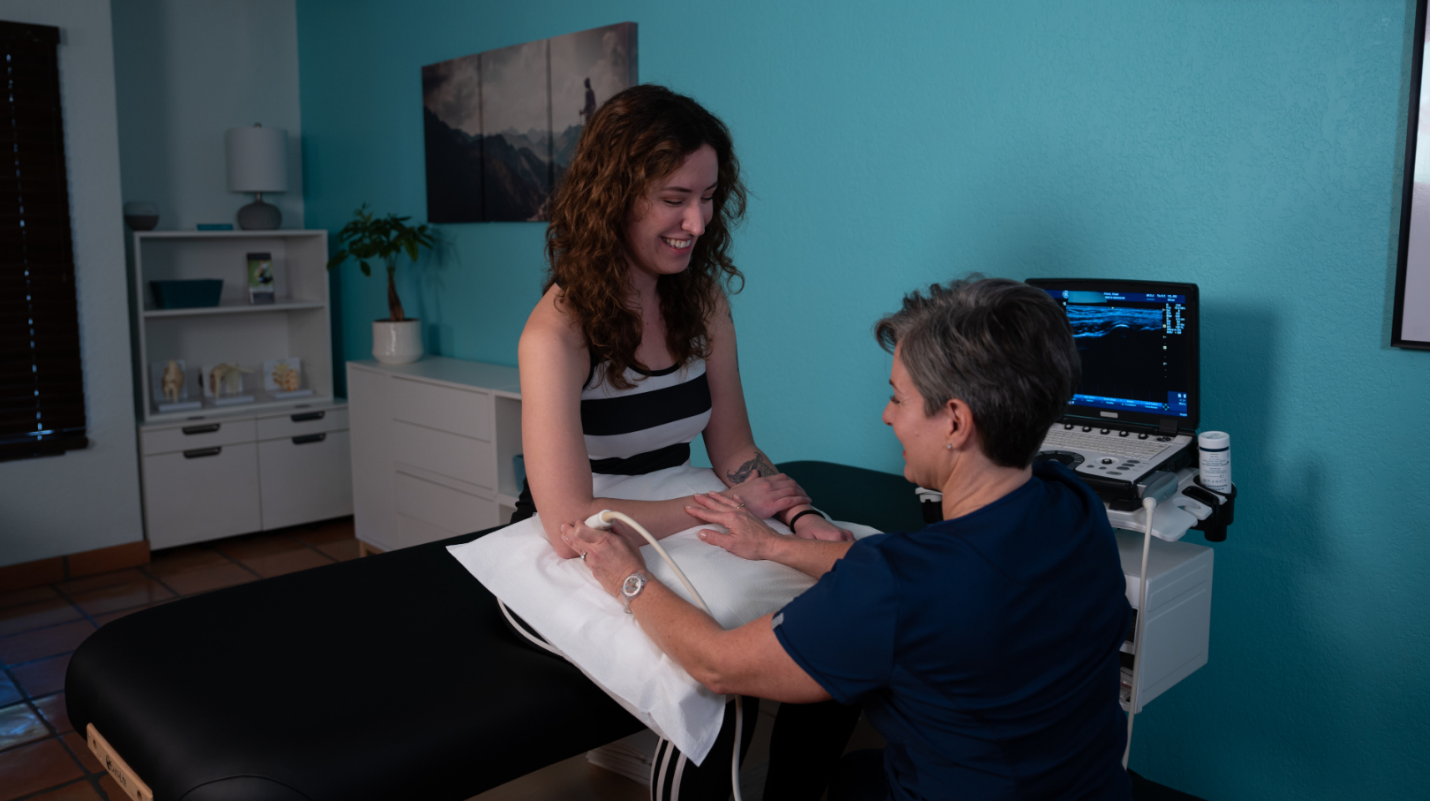
Tiêm Huyết tương giàu tiểu cầu tự thân vào khớp gối
Cập nhật: 13/02/2023 Tiêm Huyết tương giàu tiểu cầu tự thân vào khớp gối PGS.TS. Hà Hoàng Kiệm, BVQY 103, HVQY 1. Đại cương 1.1. Huyết tương giàu tiểu cầu tự thân là gì? Huyết tương giàu tiểu cầu tự thân (PRP: Platelet Rich Plasma) là huyết tương có nồng độ tiểu cầu cao gấp…
-
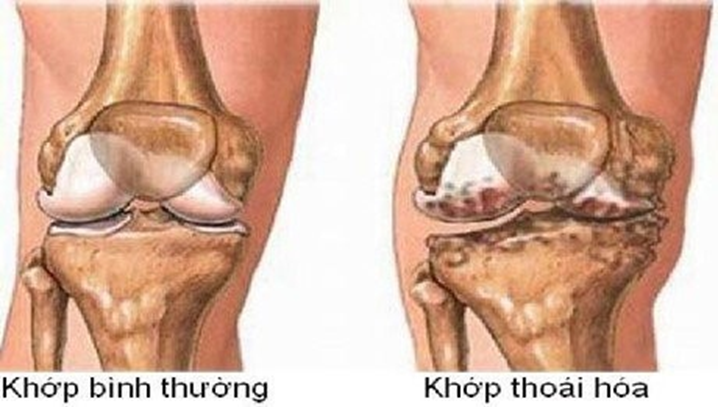
Điều trị thoái hóa khớp bằng tiêm huyết tương giàu tiểu cầu
Mỗi ngày trôi qua, bên trong con người có hàng triệu tế bào không ngừng sinh ra và mất đi. Nói cách khác, cơ thể chúng ta luôn có khả năng tự phục hồi và chữa lành các tổn thương. Theo nguyên lý đó, liệu pháp tiêm huyết tương giàu tiểu cầu (Platelet-rich plasma therapy…
-
Tiêm PRP – Điều trị bảo tồn chấm dứt cơn đau thoái hóa – viêm gân
Các triệu chứng của thoái hóa và viêm gân ảnh hưởng nặng nề đến sức khỏe và cuộc sống thường ngày của người bệnh. Phương pháp tiêm PRP ra đời và trở thành phương pháp điều trị thoái hóa – viêm gân tối ưu nhất hiện nay, giúp chấm dứt các cơn đau cũng như…
-
Cách điều trị thoái hóa khớp bằng tiêm huyết tương giàu tiểu cầu
06/12/2022 Cách điều trị thoái hóa khớp bằng tiêm huyết tương giàu tiểu cầu đang được áp dụng phổ biến bởi hiệu quả tối ưu mang lại. So với hình thức truyền thống, phương pháp này hạn chế được tối đa các biến chứng và rút ngắn thời gian phục hồi hơn bình thường. Tổng quan…